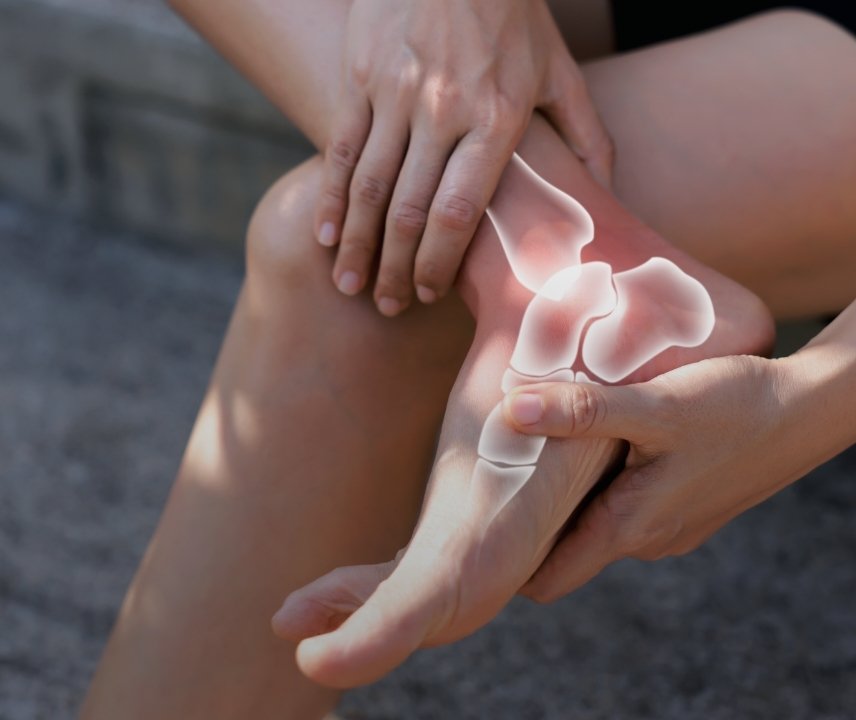
Degenerative Erkrankungen
- Arthrose
- Hallux rigidus

Ursachen und Risikofaktoren
Degenerative Veränderungen im Bereich von Fuß und Sprunggelenk entstehen durch ein komplexes Zusammenspiel aus mechanischer Überlastung, strukturellen Veränderungen und altersbedingtem Knorpelabbau. Studien zeigen, dass insbesondere frühere Verletzungen – wie Sprunggelenksfrakturen oder Bandverletzungen – das Risiko für eine Arthrose deutlich erhöhen, da sie die Gelenkmechanik langfristig verändern können.
Typische Risikogruppen sind Menschen mit hoher beruflicher Belastung im Stehen oder Gehen, beispielsweise im Pflegebereich, im Einzelhandel oder in handwerklichen Berufen. Auch sportlich aktive Personen mit hoher Stoßbelastung, etwa beim Laufen oder Ballsportarten, sind häufiger betroffen. Übergewicht stellt einen zusätzlichen Risikofaktor dar, da es die Gelenkbelastung deutlich erhöht.
Beim Hallux rigidus spielen zusätzlich biomechanische Faktoren wie eine eingeschränkte Beweglichkeit im Großzehengrundgelenk, Fehlstellungen oder ein ungünstiges Abrollverhalten eine zentrale Rolle.
Typische Symptome
Typisch sind zunächst belastungsabhängige Schmerzen, insbesondere beim Gehen oder längeren Stehen. Viele Betroffene berichten über eine zunehmende Steifigkeit im Gelenk, die sich vor allem morgens oder nach Ruhephasen bemerkbar macht.
Im Verlauf kann es zu einer deutlichen Einschränkung der Beweglichkeit kommen, insbesondere beim Abrollen des Fußes. Beim Hallux rigidus fällt häufig eine schmerzhafte Einschränkung der Großzehenbeweglichkeit auf, wodurch das natürliche Gangbild verändert wird. Dies kann zu Ausweichbewegungen und Folgeproblemen, etwa im Knie, in der Hüfte oder im Rücken, führen.
Zusätzlich können Schwellungen, Druckschmerzen und eine reduzierte Belastbarkeit auftreten, sodass Alltagsaktivitäten zunehmend eingeschränkt werden.

Therapien im Überblick
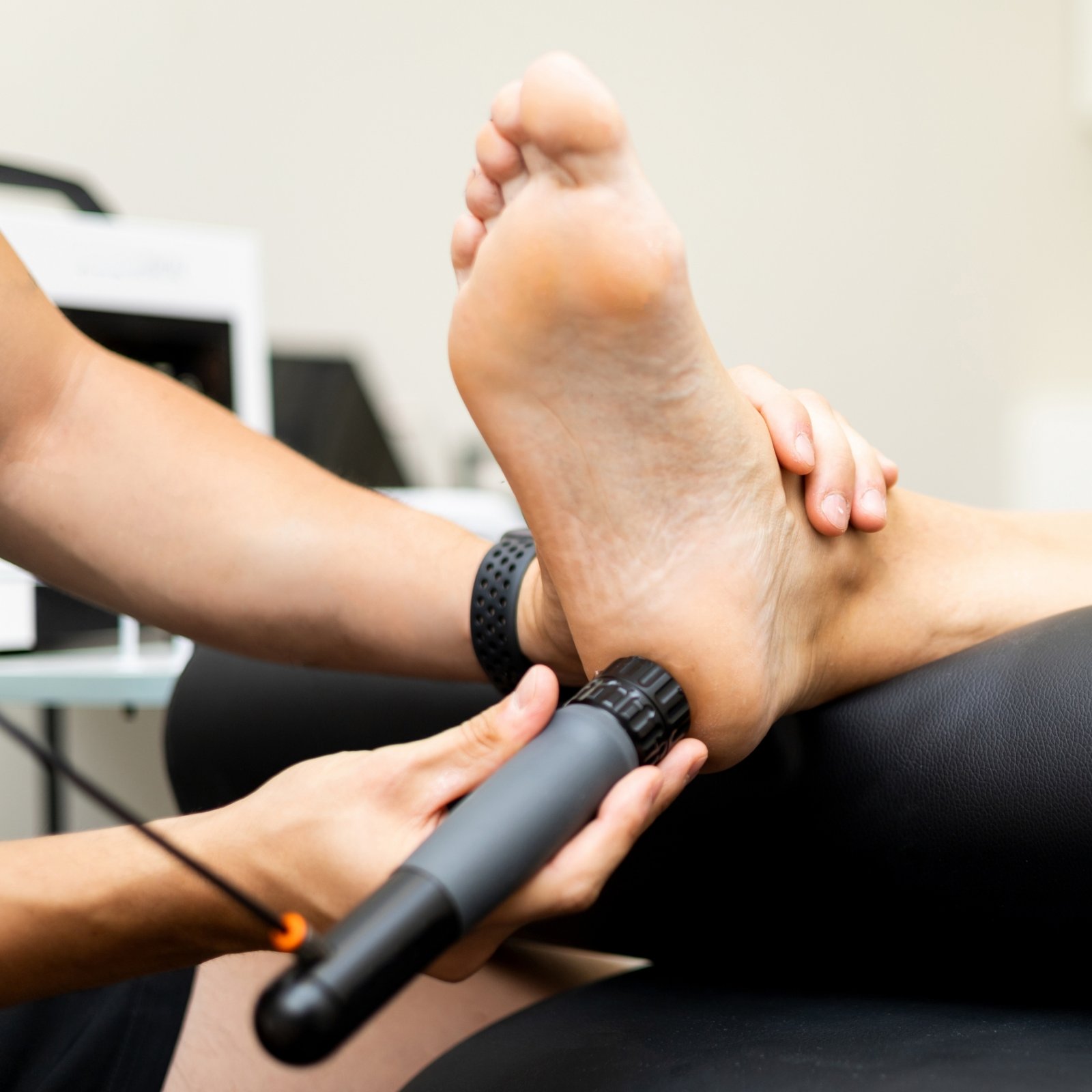
In den meisten Fällen beginnen wir mit konservativen Ansätzen wie Ruhe, physikalischer Therapie und entzündungshemmenden Medikamenten. Diese Maßnahmen können dazu beitragen, die Entzündung zu reduzieren und die Schmerzen zu lindern.
Gezielte Injektionen in das betroffene Gelenk reduzieren Entzündungsaktivität und Schmerzen direkt am Ursprungsort. Durch die Ultraschallkontrolle wird eine präzise Platzierung ermöglicht, was die Wirksamkeit erhöht und umliegende Strukturen schont.
Durch die Injektion körpereigener Wachstumsfaktoren kann die Geweberegeneration unterstützt werden. Ziel ist eine nachhaltige Verbesserung der Gelenkumgebung und eine Reduktion chronischer Beschwerden.
Gezielte Übungen verbessern Beweglichkeit, Muskelkraft und Gelenkführung. Sie sind entscheidend, um die Funktion langfristig zu stabilisieren und Fehlbelastungen zu reduzieren.
Individuell angepasste Einlagen und geeignetes Schuhwerk optimieren die Belastungsverteilung im Fuß. Dadurch wird das betroffene Gelenk entlastet und die Symptomatik reduziert.